|
Содержание 

Справочная
Необходимая справочная информация, которая поможет Вам при подготовке, выезду и пребывании в Германии на лечении
консульство в Москве:
Тел.: (495) 933-43-11
Факс: (495) 936-21-43
консульство в Санкт Петербурге:
Тел.: (812) 320-21-40
Факс: (812) 327-31-13
консульство в Калининграде:
Тел.: (4012) 9202-18
Факс: (4012) 9202-29
консульство в Екатеринбурге:
Тел.: (343) 359-63-86
Факс: (343) 359-63-80
консульство в Новосибирске:
Тел.: (383) 231-00-20
Факс: (383) 231-00-55
Популярные статьи
|
Лечение в Германии
Эндопротезирование тазобедренного сустава
Рубрика: Лечение в Германии
ЛИДЕР В ОРТОХИРУРГИИ
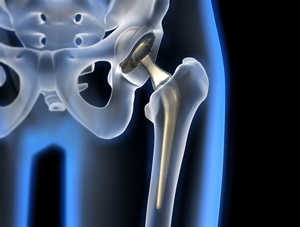
Замену тазобедренного сустава можно назвать самой успешной операцией ортопедической хирургии. Более чем в 90% случаев повторная операция не требуется. С 1890 года, когда была произведена первая попытка замены тазобедренного сустава, развитие науки и техники привело к значительному улучшению техники операции и материалов. Из трех миллионов таких операций в год около 200 тысяч приходится на Германию. Тотальное эндопротезирование тазобедренного сустава в настоящий момент является самой частой операцией в немецкой ортопедии.
Ранее считалось, что протезирование тазобедренного сустава выполняется преимущественно для людей старше 60 лет. В последние годы показано, что такие операции могут помочь и людям более молодого возраста. Исход операции зависит, в первую очередь, не от возраста пациента, а от общего состояния здоровья.
ПОКАЗАНИЯ
Показаниями к замене тазобедренного сустава являются:
-
артроз тазобедренного сустава;
-
воспалительные заболевания сустава (артрит);
-
некроз головки бедренной кости вследствие нарушений кровообращения;
-
переломы;
-
остеопороз;
-
рак костей.
Первым показанием к эндопротезированию тазобедренного сустава является артроз, то есть возрастное изнашивание компонентов сустава, что приводит к болезненности и ограничению подвижности в этой области. Еще одно показание - перелом шейки бедра после падения или травмы у пожилых пациентов, 2/3 из которых составляют пациенты в возрасте старше 80 лет. Такая операция способствует ранней мобилизации и профилактике осложнений хронических заболеваний. При переломе шейки бедра предпочтение нередко отдается биполярному протезу, при котором не производится замены вертлужной впадины, а головка состоит из двух полусфер, вложенных одна в другую. Метод помогает сократить время операции, потерю крови и общую нагрузку на организм.
Около 30% женщин и 7% мужчин, которым необходима замена тазобедренного сустава, страдают от остеопороза. При остеопорозе особо тщательно осуществляется выбор имплантата и методика протезирования. Кроме препаратов витамина Д, после операции назначаются бифосфонаты.
Согласно Рекомендациям Немецкого Общества ортопедии и травматологии (DGOT), перед операцией врач учитывает такие индивидуальные показатели, как причину и стадию заболевания сустава, симптомы (болезненность, нарушение движения), возраст, общее состояние здоровья, сопутствующие заболевания, активность пациента и др.
Из противопоказаний к операции можно назвать тяжелое общее состояние, сердечную недостаточность и онкологические заболевания терминальной стадии.
ПРОТЕЗЫ
Тазобедренный сустав можно сравнить с шаром во впадине, где впадина носит название вертлужной впадины, а шар – это головка тазобедренной кости. Для замены тазобедренного сустав необходимы три компонента – чаша для протезирования вертлужной впадины, искусственная головка, которая вводится в чашу, и ножка, которая вводится в бедренную кость.
Если замещается только головка бедренной кости, речь идет о частичном протезировании. Если же замещается весь аппарат, то речь идет о тотальном эндопротезе. Протезы отличаются по форме и размеру; можно заказать индивидуальный протез, который изготавливается с помощью компьютерной симуляции. В настоящее время существует более 500 различных форм эндопротезов.
ТЕХНИКА
Для крепления протеза существует три способа. Первый - закрепление специальным костным цементом - был разработан около 40 лет назад. Цемент быстро затвердевает, что позволяет в скором времени после операции снова осуществлять нагрузку на сустав. Цементирование больше рекомендуется людям старше 60 лет, с ограниченной активностью, а также пациентам с остеопорозом. Вторым способом является бесцементное крепление, когда пористый протез точно подгоняется по форме кости. В таком случае период восстановления длится дольше, так как для обрастания протеза костной тканью требуется несколько месяцев. В Германии постоянно возрастает доля бесцементных протезов, составляя уже более 60%. Этот метод позволяет осуществлять повторную замену протеза по потребности. Применяется также и комбинированный метод, когда головка бедренной кости закрепляется цементом, а вертлужная впадина устанавливается без цемента.
Для изготовления протезов используется множество материалов: никель, кобальт, хром, молибден, ванадий, титан и т.д. Если в анамнезе присутствует аллергия, важно выяснить, могут ли возникать аллергические реакции на компоненты имплантата или костного цемента. Для этого проводится эпикутанный (накожный) тест. В случае положительной реакции предпочтение отдается протезам из титана с керамической головкой, которые закрепляются без костного цемента. «Золотым стандартом» для протеза вертлужной впадины является износоустойчивый полиэтилен.
Насколько возможно, более предпочтительна минимально-инвазивная техника. Здесь имеется в виду не величина разреза, а техника, щадящая мышцы и сухожилия, которые не повреждаются, а просто раздвигаются. Длина разреза по передней поверхности сустава составляет около 10 см. Минимально- инвазивный доступ позволяет снизить кровопотерю, сократить время операции и последующего восстановления. Среди возможных осложнений операции можно назвать нарушение заживления раны, образование гематомы, повреждение сосудов и нервов. Эти осложнения предотвращаются путем тщательного планирования операции.
Профилактика тромбоза вен нижних конечностей и эмболии осуществляется путем ношения специальных антитромботических чулков и назначения профилактических медикаментов, как правило, препаратов низкомолекулярного гепарина.
ПОСЛЕ ОПЕРАЦИИ
На что же нужно обратить внимание после операции:
-
во время госпитализации пациент учится обращаться с тростью, которой нужно пользоваться в течение 6 недель после операции;
-
полностью купаться, в том числе, заниматься водной гимнастикой, можно на следующий день после удаления шовного материала;
-
в течение 12 недель после операции необходимо избегать полной нагрузки на сустав. Особенно это касается сгибательных движений более 90°, как, например, при сидении в глубоком кресле;
-
нежелательно прибавление в весе.
Вождение автомобиля разрешается через 6 недель после операции. Время возвращения к работе зависит от профессии. Если на работе приходится много времени проводить стоя или в постоянной ходьбе, то вернуться к работе можно будет только через 12 недель.
Через 3, 6 и 12 месяцев рекомендуется клиническое и рентгенологическое обследование сустава. Затем такие обследования проводятся ежегодно.
РЕАБИЛИТАЦИЯ
Уже в день операции специалист по лечебной гимнастике должен показать упражнения, которые помогут быстро «встать на ноги». При удачном исходе на первый-второй день уже можно будет сидеть, а потом и ходить, правда, еще со вспомогательными приспособлениями. После операции пациентов навещает физиотерапевт и проводит раннюю реабилитацию, помогая правильно обращаться с новым суставом и постепенно его разрабатывая.
Время пребывания в стационаре занимает обычно 10-14 дней, а полное восстановление после операции длится 3-6 месяцев. Шовный материал удаляется на 11-14 день.
Непосредственно после выписки рекомендуется пройти минимум трехнедельную реабилитацию в специализированной клинике. Восстановление и возвращение работоспособности проходит здесь быстрее, чем в домашних условиях. Опытные физиотерапевты, врачи ежедневно контролируют ход реабилитации и при необходимости корректируют программу (подробнее см. стр. 80-81).
К.м.н. др. София Ротэрмель
Другие статьи в рубрике
|
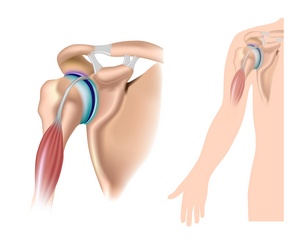
Импиджмент-синдром плечевого сустава
|
Спондилолистез. Причины, диагностика, лечение.
|
Повреждения мениска: амортизатор в починке
|
|
Красивое название «импиджмент-синдром» связано с острыми, значительно снижающими качество жизни болями в суставе: плечевом, а иногда и в других, например, в тазобедренном, ...
|
Термином спондилолистез, составленном из двух греческих слов — «spondylos», позвоночник, и «olosthesis», скольжение— называют заболевание позвоночника, при ...
|
Важной анатомической частью коленного сустава является его внутренняя «подушка», или, если угодно, амортизатор, благодаря которому обеспечивается динамический контакт между ...
|
Медицина в Германии. Информация для врачей
Провести заочную консультацию с немецким коллегой, провести телеконференцию, обсудить пациента со специалистами, приехать на лечение в Германию или на стажировку, практику или на научную конференцию, понять особенности здравоохранения и организации медицинской помощи по своей специальности, узнать о проводимых конференциях конгрессах и медицинских выставках, ознакомиться с новинками медицинской литературы, узнать о лечении в Германии и ее клиниках немного больше, чем это представлено в сети интернет....
все это и многое другое вы найдете на страницах журнала в разделе "Информация для врачей".
|

Общественный транспорт Германии
Прилетая на самолете на лечение в Германию, вы из аэропорта можете относительно недорого добраться до места назначения по железной дороге. Страна обладает разветвленной сетью железных дорог. Концерн «Немецкие железные дороги» – Deutsche Bahn (DB) предлагает несколько видов поездов, отличающихся не только внешним видом, но и, в первую очередь, скоростью и стоимостью проезда. ICE (Интер Сити Экспресс) и IC (Интер Сити) – это самые быстрые и комфортабельные экспрессы, на которых можно добраться не только до крупных городов Германии, но и 6-ти соседних стран: Австрии, Бельгии, Дании, Нидерландов, Франции и Швейцарии.
|
|
 Новый номер Новый номер
№21 

Тема номера
Успех лечения во многом зависит от диагностики
Альфа и омега успешного лечения – это точная диагностика. Только когда известны все вызвавшие и поддерживающие болезнь факторы, можно разработать оптимальный, детализированный лечебный план и добиться максимального успеха. Поэтому в немецкой медицине диагностике отводится решающая роль.
Виды медицинской диагностики можно классифицировать по этапу ее проведения:
-
профилактическая, или раннее распознавание заболевания;
-
уточняющая – для составления наиболее полной его картины;
-
и контрольная - после проведенного лечения или операции, в зависимости от риска рецидива однократная или периодическая, позволяющая закрепить и проконтролировать лечебный эффект.
Новости
20 ноября 2019 (11:28)
Мюнхен. Последствия инфаркта миокарда не зависят от времени суток, когда он наступил
17 ноября 2019 (17:13)
Гейдельберг. Открытие нового центра для развития лучевой терапии в Германии
05 ноября 2019 (11:02)
Эрланген. Европейский союз субсидирует поиск новых способов лечения рака поджелудочной железы

|







 Новый номер
Новый номер

